地域包括ケアシステムについて
「地域包括ケアシステム」という言葉があります.
厚生労働省が日本の将来の超高齢社会を見越して,いまから医療にかかる費用を抑制するべく打ち出してきた概念です.
かつて昭和40年ころには,65歳以上1人に対して20〜64歳の労働人口がが9.1人で支える余裕の人口比率でした.
例えて言うと一人のお年寄りを10人の成人が支えていたことになります.お神輿を皆で担いでいた感じです.

それが平成24年には3人足らずで支える騎馬戦型になり..

2025年(令和7年)にはほぼ一人で担ぐ肩車型になると言われています.

ご高齢になるまで皆が健康で自宅で,地域で,健やかに過ごせればそれに越したことはないのですが,歳を重ねるにつれあちこち具合が悪くなったり,「おボケ」がでてきたりすることはごく普通に考えられることです.
一方で上に見たごとくお年寄りの割合がぐんぐんうなぎのぼりになることがわかっている今,できるだけ医療や介護にかかる費用を抑えていかなくては日本の国が立ち行かなくなります.
そこで,地域包括ケアシステムです.
——————————————————————
【京都府地域包括ケア構想】
超高齢社会の進展に伴い、慢性的な疾患を幾つも抱える高齢者が増加する中、これまでの完全 治癒・早期復帰を目指す病院完結型の医療から、健康づくり、疾病予防から在宅等でのQOLを 高める生活支援を含めた地域全体を支える地域完結型医療へ転換し、住み慣れた地域で医療・ 介護サービスを受けることができる体制整備が必要です.
【地域包括ケアシステム】
地域の実情に応じて,高齢者が可能な限り,住み慣れた地域でその有する能力に応じ自立した日常生活を営むことができるよう,医療,介護,介護予防(要介護状態若しくは要支援状態の軽減若しくは悪化の防止をいう.),住まい及び自立した日常生活の支援が包括的に確保される体制をいう.(厚生労働省定義)
——————————————————————
ひらたくいうと..
地域の助け合いや自助努力,ときには病院のお世話になったり,訪問看護,訪問診療,訪問リハビリ,介護サービス等の色々なサービスを適切に使って,自分たちの住み慣れた地域で健康で長く生活できるようにしよう...ということです.(京北病院は全国に先駆けてこのシステムを地域に実現してきたとも言えます.こちらも参照ください)
もちろん重い病気にかかったり,急な事故にあったりしたら病院に行かなくてはいけません.当たり前です.日本の将来を考えている場合ではありません.
でもそうでない,体の具合がなんか悪い,一人暮らしで調子悪いし..病院に行くほどではないんやけど...
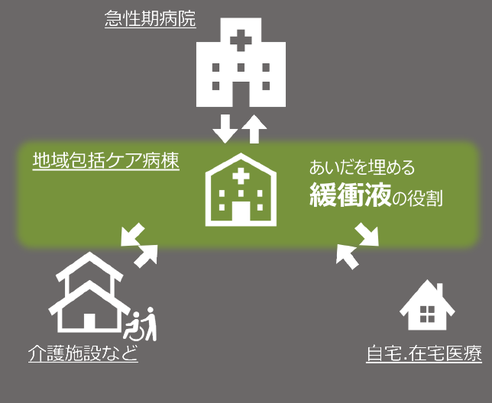
みたいな状態のときでも,ちょっとの間入院して体調を整えられる,長い目で見れば本格的に寝たきりになってしまわないようにできる,病院と自宅との間を埋める,緩衝液みたいなモノが必要でないか..そういうモノがあれば結局長わずらいせずに自宅で生活できる期間が長くなるのではないか...
また入院から直接家に帰るのもまだちょっと不安があるし,もう少しリハビリしたり自宅環境を整えてから退院したい,というふうに急性期と自宅をつなぐ役割をする部署があったほうが安心して自宅に退院できるのではないか...
そんな考えでできたのが「地域包括ケア病床」です.
「ほぼ在宅,ときどき入院」 で末長く地域で生活していこうということです.
当院の地域包括ケア病床について
当京北病院でも平成29年から本格的に地域包括ケア病床が開始されました.
1階の病床38床のうち,10床が地域包括ケア病床になっています.
自宅から直接地域包括ケア病床に入院していただく場合もあれば,一般病床からこの病床に転床して在宅復帰(自宅に帰る)できるまで治療をする場合があります.
一般病床との違いは,急性期(病気がまだ油断ならない状態)を脱した患者さんにリハビリや退院支援など,効率的に密度の高い医療を提供する「在宅復帰支援のための病床」である,ということです.
具体的には,もう少し経過観察が必要な方,在宅復帰に向けて集中的・積極的なリハビリが必要な方,在宅での療養準備が必要な方等が対象となります.
ただしこの病床にに入室後,最長60日以内での退院が原則となります.
なお,「地域包括ケア病床」へ転床して頂く場合,主治医が判断し患者・ご家族さまにご提案させて頂きます.ご了解頂いた患者さんは地域包括ケア病床へ移動し継続入院となります.
地域包括ケア病床に入院すると在宅復帰をスムーズに行うために,「在宅復帰支援計画」に基づいて,主治医,看護師,薬剤師,管理栄養士,リハビリスタッフ・在宅復帰支援担当者(医療ソーシャルワーカー)等が協力して,効率的かつ積極的に患者さまのリハビリや在宅支援(相談・準備等)を行っていきます.

